Articles
Les chiffres qui font mal: La prise en charge des sportifs en France
La pratique sportive atteint un niveau historique en France, mais le système de soins n’a pas été dimensionné pour suivre. Entre médecine du sport sous-structurée, généralistes saturés et délais qui s’allongent, les sportifs amateurs deviennent les grands oubliés de l’accès aux soins.


Restez dans la boucle
Lorem ipsum dolor sit amet consectetur velit faucibus elit feugiat nunc ornare.
Popular articles

Les chiffres qui font mal: La prise en charge des sportifs en France
23 mars 2026

Accès aux soins : le vrai problème n’est pas seulement le nombre de médecins
30 mars 2026

Le vrai scandale, ce n’est pas seulement le manque de médecins. C’est le parcours.
26 mars 2026

Et si la France s’inspirait des Émirats arabes unis pour fluidifier l’accès aux soins ?
30 mars 2026

Les jeunes médecins ne veulent plus exercer comme avant : ce que cela change pour l’accès aux soins
31 mars 2026

Santé locale : l’accès aux soins devient un sujet brûlant pour les communes
2 avr. 2026

L’IA va-t-elle remplacer nos médecins ? Où en est vraiment l’intelligence artificielle en santé ?
14 sept. 2024

Les robots vont-ils remplacer les chirurgiens ? Ce qu’Optimus relance… et ce que la chirurgie robotique permet vraiment
1 avr. 2026

Care Navigator : pourquoi SPEEDOCTOR réinvente le parcours de soin
3 avr. 2026
Les chiffres qui font mal : la prise en charge des sportifs en France
Commençons par une bonne nouvelle.
La France n’a jamais autant bougé. En 2024, 71 % des Français déclarent pratiquer une activité physique, contre 54 % en 2012. Dans le même temps, le temps moyen consacré au sport a lui aussi fortement progressé pour atteindre 4,4 heures par semaine. En douze ans, le sport est passé d’une bonne intention à un vrai comportement de masse. Source
C’est une excellente nouvelle pour la santé publique.
Mais derrière cette victoire collective, une autre réalité se dessine : plus de sport, c’est aussi plus de blessures, plus de besoins de suivi, plus de bilans de reprise, plus de douleurs chroniques, plus de demandes de diagnostic rapide. Et là, le système décroche.
En France, les accidents de sport représentent environ 910 000 recours annuels aux urgences. Dans le football amateur, la Fédération française de football a recensé 291 645 blessures déclarées sur la seule saison 2018-2019, pour un peu plus de 509 000 matchs. La massification de la pratique sportive augmente donc mécaniquement la demande de soins. Source Source
Le problème, c’est que l’offre médicale n’a pas été pensée pour absorber cette nouvelle réalité.
Le médecin du sport devrait être le généraliste du sportif. C’est lui qui comprend la blessure liée au geste, la reprise, la surcharge, le lien entre performance, prévention et santé. Pourtant, la médecine du sport reste encore sous-dimensionnée en France. Selon le Syndicat national des médecins du sport-santé, la France comptait environ 8 000 médecins du sport en 2022, dont 78 % de médecins généralistes ayant cette compétence. Dans le même temps, 14 pays européens ont déjà reconnu la médecine du sport comme spécialité médicale à part entière. Source
Le débat existe d’ailleurs au plus haut niveau. Fin 2024, au Sénat, la question de la reconnaissance officielle de la médecine du sport comme spécialité a été posée au Gouvernement. La France ne l’a toujours pas reconnue comme spécialité autonome, contrairement à plusieurs pays européens, alors même qu’une échéance européenne avant fin 2026 est évoquée dans le débat parlementaire. Pour l’instant, l’approche française reste transversale. Source
En attendant, ce sont les médecins généralistes qui absorbent la majorité de la demande.
Or eux aussi sont déjà sous tension. La DREES recense 100 000 médecins généralistes en activité au 1er janvier 2025. Mais ce chiffre brut masque une autre réalité : la disponibilité régulière du temps médical diminue. L’Atlas 2025 du Conseil national de l’Ordre des médecins montre que la part des médecins en activité régulière parmi les inscrits est passée de 76,5 % en 2010 à 59,9 % en 2025. Dans le même temps, les effectifs de généralistes en activité régulière ont reculé de 13 %. Source Source
La conséquence est immédiate : les délais s’allongent.

Selon le baromètre 2026 FHF x Ipsos BVA, il faut désormais près de deux semaines pour obtenir un rendez-vous chez un médecin généraliste, contre quatre jours en 2019. Plus préoccupant encore, 73 % des Français déclarent avoir déjà renoncé à au moins un soin au cours des cinq dernières années, et dans plus de la moitié des cas, ce renoncement est lié à l’allongement des délais. Source
Pour un sportif amateur, ce délai n’est pas neutre. Une entorse vue trop tard devient chronique. Une tendinite sans diagnostic s’installe. Une reprise sans bilan augmente le risque de rechute. Et beaucoup finissent soit par attendre, soit par bricoler seuls, soit par aller aux urgences faute de solution rapide.
C’est là tout le paradoxe français : on a réussi à faire progresser le sport comme outil de prévention, mais on n’a pas organisé en face la prise en charge médicale de cette nouvelle population de sportifs du quotidien.
Les sportifs amateurs sont aujourd’hui les grands oubliés du système. Pas les professionnels. Pas les athlètes déjà entourés. Les amateurs. Ceux qui courent avant le travail, reprennent le football à 40 ans, refont du tennis après dix ans, ou se remettent au sport pour leur santé. Ce sont eux qui se heurtent à des parcours trop longs, trop flous, trop peu spécialisés.
Même les structures conçues pour fluidifier le sport-santé restent encore fragiles. Depuis 2020, les Maisons Sport-Santé ont accueilli, informé ou orienté plus de 872 000 personnes, ce qui montre l’ampleur du besoin. Mais le rapport public qui leur est consacré souligne aussi une grande hétérogénéité des structures, des fragilités économiques et une couverture encore inégale selon les territoires. Source
Alors il faut arrêter de penser ce sujet comme une sous-rubrique du sport.
C’est un sujet d’organisation des soins.
Un sujet de flux.
Un sujet de temps médical.
Un sujet d’allocation des bonnes compétences au bon moment.
La bonne nouvelle, c’est que les solutions existent déjà. Elles ne régleront pas tout du jour au lendemain. Elles ne remplaceront ni une politique de formation ambitieuse, ni une meilleure structuration de la médecine du sport. Mais elles peuvent, dès maintenant, raccourcir les délais, limiter le renoncement et améliorer la qualité de prise en charge.
La première piste évidente consiste à arrêter de gaspiller du temps médical là où il n’a plus de valeur clinique.
Le meilleur exemple, c’est le certificat de non-contre-indication. La réforme a déjà allégé les obligations dans de nombreux cas, mais sur le terrain, beaucoup de clubs, d’associations ou d’organisateurs continuent à réclamer des formalités devenues largement disproportionnées. Résultat : on mobilise encore des créneaux de médecine générale pour produire du papier, alors qu’on manque déjà de rendez-vous pour soigner réellement. Dans un système saturé, ce type de gaspillage n’est plus anecdotique. Il devient structurel.
Deuxième piste : industrialiser intelligemment la télé-expertise sport-santé.
Le sujet n’est pas de tout faire à distance. Le sujet est de faire circuler plus vite la bonne compétence. Un généraliste, un kiné, un urgentiste ou un centre de terrain doit pouvoir solliciter en quelques heures l’avis structuré d’un médecin du sport sur un ECG d’effort, une reprise, une suspicion de surentraînement ou une stratégie d’orientation. Pas dans trois semaines. Pas après quatre allers-retours. Maintenant.
Dans un système aussi tendu que le nôtre, la vraie efficacité ne viendra pas uniquement du nombre de consultations produites. Elle viendra aussi de la vitesse à laquelle la bonne expertise arrive au bon endroit.
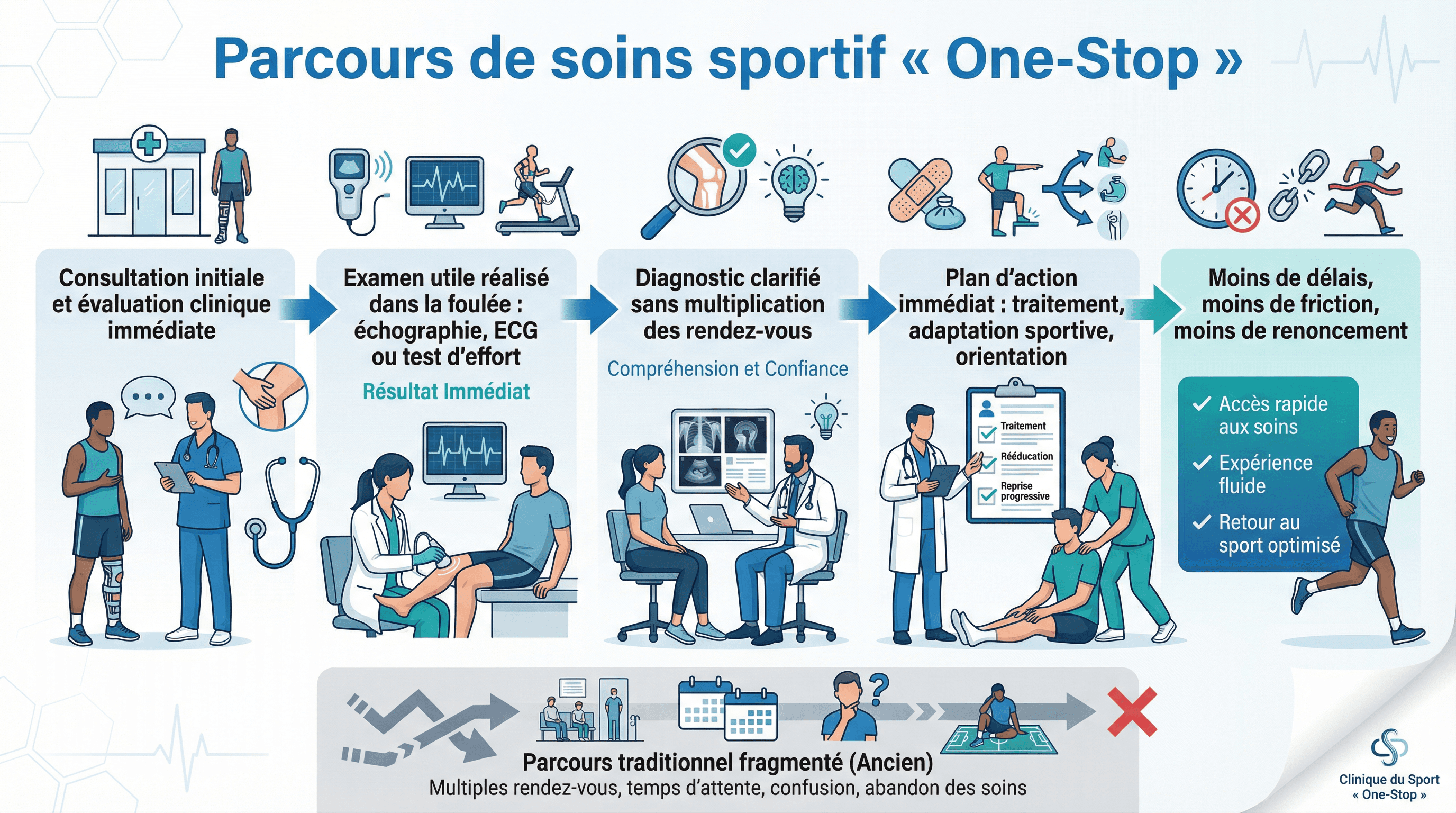
Troisième piste : assumer enfin le modèle “one-stop”.
Et là, on touche au nerf de la guerre.
Le parcours sportif actuel est trop souvent absurde : consultation, attente, ordonnance, nouvel appel, examen, relecture, nouvelle consultation, nouveau délai. Tout ça pour une pathologie qui, dans bien des cas, pourrait être triée, documentée et orientée en une seule séquence de soins.
Le modèle one-stop, c’est l’inverse de cette absurdité.
Le patient vient.
Il est évalué.
Si l’examen est justifié, il est prescrit et réalisé dans la foulée — en particulier pour l’échographie musculo-squelettique, les tests d’effort, l’ECG, voire certains examens intégrés dans des structures organisées.
Le diagnostic se clarifie immédiatement.
La conduite à tenir aussi.
Et d’un coup, on retire du système trois semaines de flottement, deux prises de rendez-vous, une partie du renoncement, et beaucoup d’angoisse.
Ce modèle n’est pas une fantaisie marketing.
C’est une logique de bon sens.
Moins de délais. Moins de friction. Moins d’abandon.
Et surtout : une meilleure qualité de décision, parce que le clinicien voit le patient, l’histoire, l’examen et parfois même l’imagerie dans le même temps médical.
C’est exactement là que des acteurs comme SPEEDOCTOR peuvent jouer un rôle structurant : non pas en “rajoutant une couche” au système, mais en recomposant le parcours. Le rendre lisible. Le rendre rapide. Le rendre cohérent avec la vraie vie des sportifs. L’enjeu n’est pas seulement d’aller plus vite. L’enjeu, c’est d’éviter que l’attente fabrique de la chronicité.
Enfin, il existe un quatrième levier, moins visible mais potentiellement très puissant : mieux utiliser les créneaux existants grâce à l’IA. Nous en parlons ici avec l'exemple d’Emirates Health Services à Dubaï.
On pourrait résumer la situation comme ça :
on a démocratisé le sport, mais pas la médecine du sport.
On a massifié la pratique, mais pas l’accès au bon soin.
On a dit aux Français de bouger. On n’a pas prévu qui les prendrait en charge quand ça coincerait.
Et c’est maintenant qu’il faut corriger ça.
Parce que sinon, on va continuer à célébrer une victoire incomplète : plus de Français actifs, oui — mais aussi plus de blessures mal orientées, plus de renoncements, plus d’urgences évitables, plus de parcours rallongés.
La bonne nouvelle, c’est que le problème est identifiable.
Et qu’il est, en grande partie, organisationnel.
Autrement dit : il n’est pas hors de portée.
Il demande des médecins, bien sûr.
Mais il demande aussi autre chose : des parcours plus courts, une meilleure spécialisation, moins de bureaucratie inutile, plus de télé-expertise, plus d’intégration entre consultation et examens, et une vraie stratégie sport-santé pensée pour les amateurs — c’est-à-dire pour la majorité.
Parce qu’au fond, le sujet est simple : si on veut vraiment faire du sport un pilier de santé publique, il faut arrêter de traiter la prise en charge des sportifs comme un sujet secondaire.
Faire bouger la France, c’était la première étape.
Maintenant, il faut être capable de la soigner.
